Guía sobre terapia de insulina y su función esencial
La terapia de insulina es una herramienta fundamental en el manejo de la diabetes, una enfermedad que afecta a millones de personas en todo el mundo. Para aquellos diagnosticados con diabetes tipo 1 y algunos con diabetes tipo 2, esta terapia puede ser la diferencia entre una vida saludable y complicaciones severas. Comprender cómo funciona la insulina, cuándo es necesaria y cómo se administra de manera efectiva es crucial para todos aquellos que viven con esta condición. En este artículo, desglosaremos la terapia de insulina, su importancia en el tratamiento de la diabetes y los diversos métodos de administración disponibles.
A medida que avanzamos en este artículo, exploraremos con profundidad el funcionamiento de la insulina en el cuerpo humano, los tipos de insulina que existen, las diferencias entre cada uno de ellos y cómo se relacionan con las necesidades individuales de los pacientes. Además, abordaremos aspectos prácticos, como la administración adecuada, los efectos secundarios, y la importancia del monitoreo constante. Por lo tanto, tanto si eres un paciente de diabetes como un cuidador o un profesional de la salud, encontrarás información valiosa y detallada que podrá ayudarte a entender este esencial tratamiento.
¿Qué es la insulina y cómo funciona en el cuerpo?
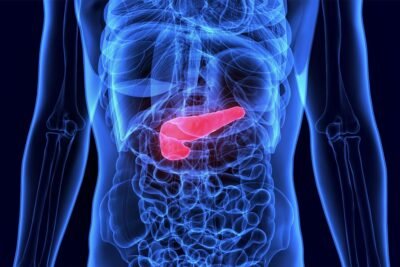
La insulina es una hormona producida por el páncreas que desempeña un papel crucial en el metabolismo de los carbohidratos, grasas y proteínas. Su función principal es permitir que las células del cuerpo absorban la glucosa que proviene de los alimentos que consumimos. Sin una cantidad suficiente de insulina, la glucosa se acumula en la sangre, lo que puede provocar hiperglucemia. Este fenómeno es el corazón de la diabetes, donde el cuerpo no produce suficiente insulina o no puede utilizarla de manera efectiva. La terapia de insulina ayuda a imitar la función del páncreas, permitiendo que los niveles de glucosa en sangre se mantengan dentro de un rango saludable.
Al entender cómo la insulina actúa en el cuerpo, se hace evidente por qué su administración adecuada es esencial para personas con diabetes. Cuando un paciente recibe su dosis de insulina, esta hormona permite que las células absorban glucosa, bajando los niveles de azúcar en la sangre y, por ende, previniendo complicaciones a corto y largo plazo. Esto es crucial, ya que niveles altos de glucosa pueden llevar a problemas graves como enfermedades cardíacas, daño renal y problemas en la vista, entre otros. Alguna terapia de insulina, que a menudo es indispensable, salva vidas y mejora la calidad de vida de quienes la requieren.
Tipos de insulina y sus características
Existen diferentes tipos de insulina que varían en su velocidad de acción y duración. Conocer las diferencias entre estos tipos es fundamental para un tratamiento efectivo y personalizado. Los principales tipos son:
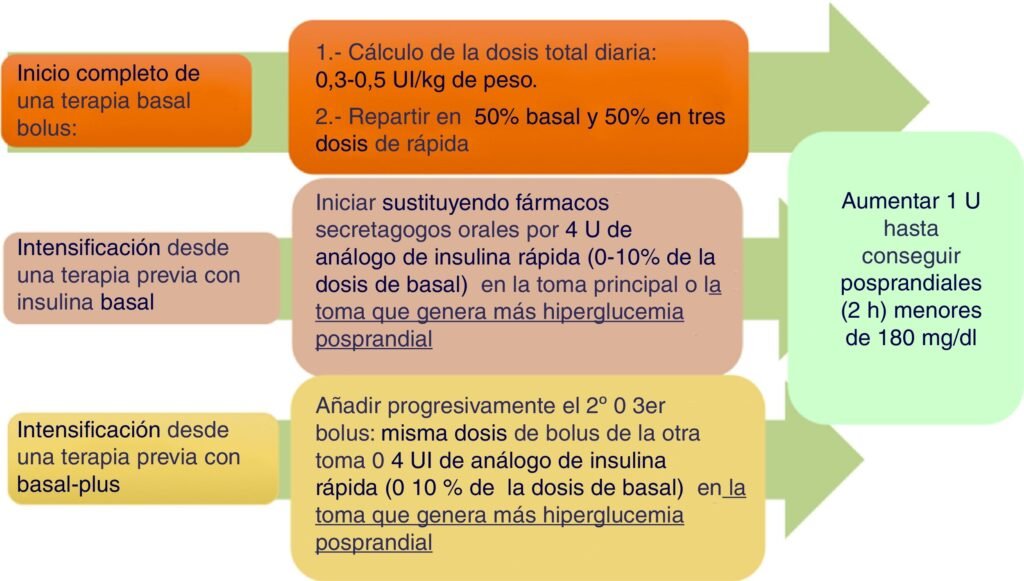
 Ajuste de dosis de insulina para un control óptimo de diabetes
Ajuste de dosis de insulina para un control óptimo de diabetesLa insulina de acción rápida es ideal para controlar los picos de glucosa que ocurren después de las comidas. Esta forma de insulina comienza a actuar entre 10 y 30 minutos después de la inyección y su efecto puede durar de 3 a 6 horas. Por otro lado, la insulina de acción corta tiene un inicio de efecto más lento, tomando entre 30 minutos y 1 hora para empezar a funcionar, y su duración abarca entre 6 a 8 horas. Esta categoría es efectiva para controlar la glucosa en alimentos consumidos a medio plazo.
La insulina de acción intermedia, por su parte, se toma principalmente para gestionar los niveles básicos de glucosa en el cuerpo. Su inicio se sitúa entre 1 a 3 horas, y su efecto puede durar hasta 18 horas. Finalmente, está la insulina de acción prolongada, que se administra una o dos veces al día para mantener niveles estables de glucosa durante un largo período de tiempo, con un desarrollo gradual que permite un control más constante y menos picos de glucosa a lo largo del día.
Elegir el tipo de insulina adecuado es vital, y habitualmente se basa en el tiempo de administración y la planificación de las comidas. Junto con un profesional de la salud, se puede personalizar este aspecto del tratamiento, adaptándolo a las necesidades individuales y el estilo de vida del paciente.
Administración de la insulina y técnicas adecuadas
La administración de la insulina puede llevarse a cabo a través de diferentes métodos, incluyendo inyecciones con jeringas, plumas de insulina, o bombas de insulina. Cada uno de estos métodos tiene sus propias ventajas y desafíos. Las inyecciones son el método más tradicional y suelen ser efectivas, aunque algunas personas pueden encontrar la autoadministración incómoda o dolorosa. Las plumas de insulina ofrecen una solución más portátil y son fáciles de usar, lo que permite un control más rápido y eficiente en situaciones variadas.
Por otro lado, las bombas de insulina son dispositivos que proporcionan insulina continuamente y pueden ser programadas para aumentar o disminuir la dosis según lo necesite el paciente. Esta técnica requiere un monitoreo constante y un conocimiento sólido de cómo ajustar la insulina según las necesidades personales, pero permite una flexibilidad que muchos pacientes encuentran liberadora.
 Impacto del ejercicio en insulina y sensibilidad del cuerpo
Impacto del ejercicio en insulina y sensibilidad del cuerpoIndependientemente del método elegido, hay que seguir algunas pautas para asegurar una administración correcta. Es vital rotar las áreas del cuerpo donde se administra la insulina para evitar la formación de lipodistrofias, que son acumulaciones anormales de grasa que pueden interferir con la absorción de la insulina. También es esencial revisar las fechas de caducidad de los productos de insulina y almacenar adecuadamente para garantizar su eficacia.
Efectos secundarios y precauciones
Aunque la terapia de insulina es necesaria y efectiva, puede tener algunos efectos secundarios y riesgos que los pacientes deben conocer. Uno de los más comunes es la hipoglucemia, que ocurre cuando los niveles de glucosa en sangre bajan demasiado, lo que puede provocar síntomas como sudoración, temblores, palpitaciones y confusión. Conocer cómo manejar esta situación y actuar rápidamente es crucial para evitar complicaciones severas.
Además, la administración de insulina puede causar reacciones en la piel, especialmente en el lugar de inyección. Reseñas sobre este tema han indicado que usar lociones o ungüentos puede ayudar a mitigar estas reacciones. Por último, algunos pacientes pueden experimentar ganancia de peso al iniciar la terapia de insulina, lo que requiere atención adicional sobre la dieta y el ejercicio físico. Por esta razón, trabajar junto con un nutricionista puede ser beneficioso para equilibrar la ingesta calórica con el tratamiento de insulina.
La importancia del monitoreo constante
Un aspecto clave en la gestión de la diabetes y la terapia de insulina es el monitoreo constante de los niveles de glucosa en sangre. Utilizar glucómetros o dispositivos de monitoreo continuo puede proporcionar información valiosa sobre cómo los alimentos, la actividad física y la insulina impactan en los niveles de azúcar. Mantener un diario o usar aplicaciones de seguimiento puede ayudar a los pacientes a discernir patrones y ajustar su tratamiento eficazmente. Investigar y adoptar nuevas tecnologías también puede aportar innovaciones que faciliten este control y mejoren la calidad de vida.
Además, el auto-monitoreo permite entrar en un diálogo preciso con los profesionales de la salud, favoreciendo así ajustes informados en la terapia de insulina. Como tal, esta práctica no solo se limita a la gestión de los niveles de glucosa, sino que también contribuye a una mayor autonomía y control sobre la diabetes.
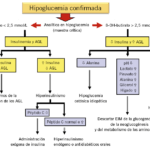 Qué es la hipoglucemia y su relación con la insulina
Qué es la hipoglucemia y su relación con la insulinaConclusión
La terapia de insulina es una piedra angular en el tratamiento de la diabetes, esencial para mantener los niveles de glucosa controlados y prevenir complicaciones. Desde comprender cómo funciona la insulina en el cuerpo hasta explorar los diferentes tipos y métodos de administración, el conocimiento es poder. La correcta administración de insulina, junto con el manejo de posibles efectos secundarios y la importancia del monitoreo constante, son elementos clave que marcan la diferencia en la vida de quienes padecen esta condición. La diabetes puede parecer abrumadora, pero con el enfoque correcto y el apoyo adecuado, aquellos que viven con diabetes pueden llevar una vida plena y saludable, gestionando eficazmente su salud y bienestar.




Deja una respuesta