
Inmunosupresores en enfermedades autoinmunes: lo esencial

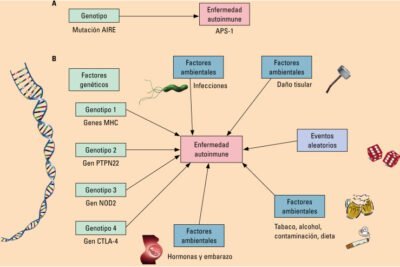
Las enfermedades autoinmunes son condiciones complejas que resultan de un mal funcionamiento del sistema inmunológico, que ataca las células del propio organismo como si fueran cuerpos extraños. Este tipo de enfermedades comprende múltiples patologías, incluyendo la artritis reumatoide, el lupus eritematoso sistémico y la esclerosis múltiple, entre otras. En este contexto, los inmunosupresores juegan un papel fundamental en el manejo y tratamiento de estas condiciones, al reducir la respuesta inmunitaria dañina y permitir una mejor calidad de vida a los pacientes.
Este artículo explorará en profundidad qué son los inmunosupresores, cómo funcionan y su importancia en el tratamiento de enfermedades autoinmunes. Analizaremos también los distintos tipos de medicamentos disponibles, sus mecanismos de acción y efectos secundarios potenciales. A medida que avancemos, se presentarán casos clínicos, así como directrices actuales de tratamiento para ofrecer un panorama completo que ayude a cualquier lector a entender la relevancia de estos fármacos en la medicina moderna.
¿Qué son los inmunosupresores y cómo funcionan?
Los inmunosupresores son una clase de medicamentos que disminuyen la capacidad del sistema inmunológico para responder a agentes patógenos o inflamatorios. Estos fármacos son esenciales en el tratamiento de enfermedades autoinmunes, donde el sistema inmunitario ataca erróneamente las células sanas del cuerpo. Al suprimir esta actividad inmunológica, los inmunosupresores ayudan a controlar la enfermedad y a minimizar el daño en los tejidos afectados.
El mecanismo de acción de los inmunosupresores puede variar según el tipo de medicamento. Por ejemplo, algunos fármacos, como los corticosteroides, actúan reduciendo la producción de citoquinas, que son proteínas que facilitan la comunicación entre las células del sistema inmunitario. Otros medicamentos, como la ciclosporina, actúan inhibiendo la activación de las células T, que son cruciales en la respuesta inmunitaria. Este enfoque específico permite no solo controlar la inflamación y los síntomas asociados, sino también prevenir complicaciones a largo plazo.
Clasificación de los inmunosupresores
Los inmunosupresores se clasifican en distintas categorías, cada una con características y aplicaciones clínicas específicas. En general, podemos dividirlos en dos grupos principales: los inmunosupresores convencionales y los inmunosupresores biológicos. Los primeros son medicamentos que han sido utilizados durante mucho tiempo y son ampliamente conocidos, mientras que los segundos son tratamientos más recientes que se dirigen a componentes específicos del sistema inmunológico.
 Impacto de las enfermedades autoinmunes en la calidad de vida
Impacto de las enfermedades autoinmunes en la calidad de vidaDentro de los inmunosupresores convencionales, encontramos fármacos como la azatioprina, la ciclofosfamida y los corticosteroides. La azatioprina, por ejemplo, se utiliza frecuentemente para tratar la artritis reumatoide y otros trastornos autoinmunes debido a su capacidad para reducir la proliferación celular. Por otro lado, la ciclofosfamida es un medicamento potente que se usa en enfermedades más severas, como el lupus eritematoso sistémico o la vasculitis.
En cuanto a los terapias biológicas, estos tratamientos, como el rituximab y el tocilizumab, están diseñados para interferir de forma más específica con las células inmunitarias o las proteínas involucradas en la patología. Estas terapias han mostrado resultados prometedores en el control de enfermedades autoinmunes y están revolucionando la forma en que se abordan estas condiciones.
Efectos secundarios de los inmunosupresores
Si bien el uso de inmunosupresores puede ser revolucionario en el tratamiento de enfermedades autoinmunes, también viene acompañado de un riesgo significativo de efectos secundarios. La supresión del sistema inmunitario puede predisponer a los pacientes a infecciones, que pueden variar desde infecciones leves hasta infecciones severas y potencialmente mortales. Esto es especialmente relevante en el contexto de pandemias, como la actual crisis sanitaria mundial.
Adicionalmente, los pacientes en tratamiento con inmunosupresores pueden experimentar efectos secundarios relacionados con otros sistemas del cuerpo. Por ejemplo, el uso prolongado de corticosteroides puede llevar a la osteoporosis, hipertensión arterial y diabetes, mientras que otros inmunosupresores pueden causar alteraciones hepáticas o renales. Por lo tanto, es esencial que los médicos monitoreen cuidadosamente a los pacientes y ajusten las dosis de los medicamentos según sea necesario.
Indicaciones y manejo de la terapia inmunosupresora
El uso de inmunosupresores requiere un enfoque cuidadoso y bien fundamentado. Cada paciente es único y la decisión de iniciar un tratamiento inmunosupresor debe basarse en una evaluación integral de su situación clínica. La elección del tipo de inmunosupresor a utilizar dependerá del diagnóstico específico, la gravedad de la enfermedad y la respuesta del paciente a tratamientos anteriores.
 Cómo manejar la fatiga en enfermedades autoinmunes
Cómo manejar la fatiga en enfermedades autoinmunesLos médicos deben seguir directrices actuales que promueven la selección adecuada de estos medicamentos. Por ejemplo, en casos de artritis reumatoide activa, es común iniciar el tratamiento con un inmunosupresor convencional y, si no se logra el control adecuado, considerar la introducción de un tratamiento biológico. Este enfoque escalonado permite a los médicos optimizar la terapia del paciente, minimizando a la vez los riesgos asociados.
Estudios y evidencias en el uso de inmunosupresores
La efectividad de los inmunosupresores ha sido respaldada por numerosos estudios clínicos que demuestran su eficacia en el manejo de diversas enfermedades autoinmunes. Por ejemplo, investigaciones realizadas sobre la utilización de rituximab en pacientes con artritis reumatoide han proporcionado evidencias alentadoras de su capacidad para inducir remisión y mejorar la calidad de vida. Similarmente, el uso de terapias biológicas ha revolucionado el tratamiento del lupus, permitiendo a más pacientes llevar una vida activa y saludable.
Los estudios también subrayan la importancia de la educación del paciente y la adherencia al tratamiento. Los pacientes que son informados sobre su enfermedad y su tratamiento tienen más probabilidades de seguir sus regímenes terapéuticos y reportar mejorías. Esta colaboración entre médicos y pacientes es vital no solo para el éxito de la terapia inmunosupresora, sino también para monitorear y gestionar los posibles efectos secundarios.
Conclusiones y reflexiones finales sobre los inmunosupresores
Los inmunosupresores son herramientas esenciales en el tratamiento de enfermedades autoinmunes, ofreciendo la posibilidad de controlar síntomas, mejorar la calidad de vida y prevenir daños mayores en los tejidos. Sin embargo, su uso debe ser cuidadosamente manejado debido a los riesgos y efectos secundarios asociados. A través de una evaluación médica meticulosa y un enfoque individualizado, los profesionales de la salud pueden maximizar los beneficios de estos fármacos.
La investigación continua y el desarrollo de nuevos tratamientos también auguran un futuro prometedor para las personas que padecen enfermedades autoinmunes. A medida que surgen nuevas terapias y se perfeccionan las existentes, es relevante que tanto profesionales de la salud como pacientes se mantengan informados sobre las opciones disponibles y las mejores prácticas para el manejo de estas complejas condiciones de salud.
 Diagnóstico de enfermedades autoinmunes: pruebas complementarias
Diagnóstico de enfermedades autoinmunes: pruebas complementarias



Deja una respuesta